 |
AFSCA - RAPPORT D'ACTIVITÉS 2017 Agence fédérale pour la sécurité de la chaîne alimentaire |
|
| FR | NL |
|
|
| L'AFSCA | Au service des consommateurs | Au service des professionnels | tionales - Export |
Inspections | Échantillonnages et analyses | Contrôles à l'importation | Baromètres |
|
Contaminants microbiologiques L'AFSCA réalise chaque année des milliers d'analyses microbiologiques d'échantillons prélevés dans tous les maillons de la chaîne alimentaire, pour rechercher ou dénombrer les pathogènes (Salmonella, Campylobacter, STEC - e.a. E. coli O157, E. coli O103, O104:H4, O111, O145 et O26, Listeria monocytogenes, le virus de l'hépatite A, le norovirus, Cronobacter spp., Vibrio cholereae, Vibrio parahaemolyticus, Yersinia enterocolitica) et les organismes indicateurs d'hygiène (germes totaux, E. coli, Enterobacteriaceae, levures et moisissures). S’ils sont présents en grandes quantités, certains indicateurs comme Staphylococcus à coagulase positive, Bacillus cereus, Clostridium perfringens et Clostridium botulinum produire des toxines pathogènes pour l’homme.
Micro-organismes indicateurs Les micro-organismes indicateurs sont des micro-organismes, toxines ou métabolites, dont la présence ou la concentration est corrélée à la maîtrise de l’hygiène des procédés. Ils peuvent être des indicateurs d'une contamination microbienne initiale de produits crus, de la maîtrise des contaminations après traitement thermique, de l’hygiène des manipulations, des conditions de conservation, ... Exemples : pour le suivi de la contamination fécale, Enterobacteriaceae ou E. coli et pour la surveillance de la contamination aéroportée, les levures et moisissures. Attention, un critère d’hygiène pour un maillon de la chaîne alimentaire peut être considéré comme un critère de sécurité pour un autre maillon de la chaîne. Par exemple, au sein de la même chaîne, Salmonella est un indicateur d’hygiène lors des procédés d’abattage, mais est par contre un critère de sécurité pour la viande hachée.
Mesures prises suite aux non-conformités
Non-conformités
Aliments pour animaux
Mesures prises suite aux non-conformités
Non-conformités
Denrées alimentaires
Mesures prises suite aux non-conformités
Non-conformités
Engrais, amendements, substrats de culture et boues d'épuration
Eau (non utilisée comme boisson)
Mesures prises suite aux non-conformités
Non-conformités
Micro-organismes pathogènes L’analyse des denrées alimentaires quant à la présence de micro-organismes pathogènes vise la détection de micro-organismes qui peuvent provoquer des maladies chez l'homme suite à la consommation de denrées alimentaires qui en contiennent. Certaines bactéries produisent des toxines qui sont responsables de maladies chez l’homme. Les micro-organismes pathogènes peuvent être des bactéries (par exemple Listeria monocytogenes, Salmonella, E. coli producteurs de shigatoxines (STEC), Yersinia enterocolitica) et des virus (par exemple norovirus, virus de l’hépatite A).
Mesures prises suite aux non-conformités
Non-conformités
Denrées alimentaires
Mesures prises suite aux non-conformités
Non-conformités
Engrais, amendements, substrats de culture et boues d'épuration
Non-conformités
Eau (non utlisée comme boisson)
Non-conformités
Antibiorésistance Les autorités belges consacrent beaucoup d’attention à la problématique de la résistance antimicrobienne, aussi bien chez l’homme que chez l’animal. D’une part, la situation est suivie de près grâce à un monitoring de la résistance antimicrobienne (analyses des commensaux et zoonoses dans la viande et chez les animaux vivants) ainsi que de l’utilisation des antibiotiques. D’autre part, des mesures concrètes sont prises et préparées en vue d’une utilisation rationnelle des antibiotiques dans le secteur animal. L’objectif est de réduire la résistance et ainsi d’éviter qu’elle ne constitue un danger pour la santé publique. Avec les différentes parties prenantes du secteur, l’AFSCA finance l’AMCRA (Antimicrobial Consumption and Resistance in Animals) et collabore avec elle. Ce centre d’expertise réalise des actions de sensibilisation à l'attention des agriculteurs et des vétérinaires, fait un état des lieux de la situation et rédige des guides pour une utilisation responsable des antibiotiques. Ces initiatives ont entraîné une baisse de 20% des ventes d'antibiotiques entre 2011 et 2016.
Depuis 2011, l'AFSCA procède à un suivi de l'antibiorésistance des zoonoses et des germes indicateurs chez les veaux, les jeunes bovins, les porcs et les volailles et dans les produits animaux. Depuis 2014, le monitoring harmonisé au niveau européen est complètement intégré au monitoring national. La résistance aux antimicrobiens de, entre autres, E. coli, Salmonella et Campylobacter est surveillée ainsi que la prévention de l'ESBL, AmpC- et des E. coli productrices de carbapénèmase. Les résultats détaillés sont disponibles sur le site Internet de l'AFSCA. Chaque année, les résultats européens sont publiés dans le « EU summary report on AMR » sur le site Internet de l'EFSA.
Monitoring de la résistance antimicrobienne des bactéries zoonotiques Campylobacter La résistance antimicrobienne des Campylobacter jejuni a été évaluée sur 376 souches provenant de carcasses et de viandes de volailles. La résistance aux fluoroquinolones et à la tétracycline a continué à augmenter progressivement en 2017.
Salmonella Chez les animaux vivants, le profil de résistance antimicrobienne est déterminé pour les souches de Salmonella isolées chaque année dans le cadre du programme national de lutte contre Salmonella chez les poules pondeuses et les poulets de chair. Ces analyses s'inscrivent dans le cadre du monitoring harmonisé au niveau européen. Poules pondeuses Chez les poules pondeuses, 19 isolats ont été analysés en 2017, dont 8 isolats de S. Enteritidis, 4 isolats de S. infantis et 1 isolat de respectivement S. Agona, de S. Bispebjerg, de S. Braenderup, de S. Bredeney, de S. Llandoff, de S. Typhimurium et une souche autoagglutinée. S. Bredeney était résistant à la ciprofloxacine, S. Derby à l’azithromycine, 1 souche de S. Infantis à l’ampicilline et 1 souche de S. Enteritidis à la colistine. La souche de S. Llandoff était résistante à 7 antibiotiques différents. Poulets de chair Chez les poulets de chair, 120 isolats ont été analysés en 2017 : 60% des isolats étaient résistants à au moins un des antibiotiques analysés, 40% des isolats étaient multirésistants (> 2 antibiotiques). Cela représente une forte diminution de la résistance par rapport à 2016. Ces dernières années, le nombre d’isolats résistants de S. Infantis a diminué pour la première fois mais les souches restantes sont plus résistantes qu’en 2016 ; tant le pourcentage de souches résistantes que celui de souches multirésistantes a augmenté. Pour S. Typhimurium, le pourcentage d’isolats résistants ainsi que celui de souches multirésistantes ont diminué par rapport à 2016 (93% d'isolats résistants et 39% d'isolats multirésistants). Résultats des souches des principaux sérotypes prélevés dans les exploitations de poulets de chair en 2017
Denrées alimentaires La résistance antimicrobienne a été définie pour 104 souches de Salmonella isolées à partir d'aliments dans le cadre du programme de contrôle de l'AFSCA. Pour la 3è année consécutive, la CMI (concentration minimale d’inhibition) a été déterminée pour tous les sérotypes rencontrés. 39,7% des souches n'ont montré aucune résistance, 13,7 % étaient résistantes à un antibiotique, tandis que 34,4% étaient multirésistantes (c.-à-d. résistantes à 3 antibiotiques ou plus). Les résistances les plus fréquentes concernent le sulfaméthoxazole (41,3%), les quinolones (34,6%), la tétracycline (29,8%) et l'ampicilline (25%). Dans le cadre d'un monitoring harmonisé au niveau de l'UE, la résistance antimicrobienne a été définie pour 91 souches de Salmonella isolées à partir d'échantillons de carcasses prélevés en vue de la vérification du critère d’hygiène des procédés pour Salmonella. Les échantillons ont été obtenus via le programme de contrôle de l'AFSCA (52) et via l'autocontrôle réalisé par les opérateurs (39). En 2017, tout comme en 2015, le monitoring harmonisé au niveau européen portait sur des carcasses de porcs et de bovins. Dans 26% des cas, les souches ne montraient aucune résistance, 11% étaient résistantes à un antibiotique, tandis que 56% étaient multirésistantes (c.-à-d. résistantes à 3 antibiotiques ou plus). Les résistances les plus fréquentes concernent l'ampicilline (64,8%), le sulfaméthoxazole (62,6%) et la tétracycline (50,6%). Par rapport à 2015, on voit une très forte augmentation de la résistance à l’ampicilline. MRSA (methicilline resistant Staphylococcus aureus) Depuis 2011, l’AFSCA réalise un monitoring annuel de la prévalence et de la résistance antimicrobienne de MRSA selon un cycle continu de trois ans : la première année chez les volailles, l'année suivante chez les bovins et la troisième année chez les porcs. Ainsi, les bovins ont été échantillonnés en 2015, 0les porcs en 2016 et les volailles en 2017. Les résultats obtenus en 2017 chez les volailles étaient similaires à ceux obtenus en 2014. Seules 5 souches MRSA ont été détectées. Toutes appartenaient au groupe CC398 (MRSA lié aux animaux). Le type ST239, détecté en 2011 et de type nosocomial, n’a pas été retrouvé chez les volailles en 2014 et 2017. Aucune souche n'était résistante aux antibiotiques de dernier recours utilisés en médecine humaine. Monitoring de la résistance antimicrobienne des germes indicateurs Un monitoring annuel de la résistance antimicrobienne d'E. coli chez les jeunes bovins viandeux est réalisé en exploitation. Chez les volailles, les veaux de boucherie et les porcs, un monitoring similaire est réalisé au niveau de l'abattoir. Le monitoring chez les volailles, les veaux de boucherie et les porcs fait partie d'un monitoring harmonisé au niveau européen. Le monitoring chez les jeunes bovins viandeux est une initiative nationale. Résultats du monitoring de la résistance antimicrobienne pour l’indicateur E. coli 2017
Chez les volailles, le pourcentage de souches résistantes diminue en 2017 par rapport à 2016 (91,6%) tandis que le pourcentage de souches multirésistantes augmente légèrement par rapport à 2016 (68,7%). Les résistances les plus fréquentes concernent l'ampicilline (77%), le sulfaméthoxazole (62%) et la ciprofloxacine (58%). Alors que la résistance à l'ampicilline et au sulfaméthoxazole a diminué par rapport à 2016 (84 et 69%), la résistance à la ciprofloxacine a légèrement augmenté (57% en 2016). Chez les porcs, comme en 2016, on observe à la fois une augmentation du pourcentage de souches résistantes et du pourcentage de souches multirésistantes. La résistance la plus fréquente chez les porcs est celle à l’ampicilline (52%), suivie de celle au sulfaméthoxazole (48%), à la tétracycline (47%) et au triméthoprime (46%). Par rapport à 2016 (où elle s’élevait respectivement à 47%, 50%, 47% et 45%), on observe surtout une augmentation pour l’ampicilline. Chez les jeunes bovins, le pourcentage des isolats résistants diminue mais celui des germes multirésistants augmente. Chez les veaux de boucherie, on observe la même évolution que chez les jeunes bovins. ESBL (E. coli producteurs de beta-lactamases) La résistance aux antibiotiques bêta-lactamines est fréquente chez les E. coli. D'un point de vue phénotypique, cette résistance peut être subdivisée en plusieurs groupes, à savoir les E. coli producteurs de ESBL (extended spectrum bêta-lactamases), d'AmpC et de carbapénémase. Un monitoring visant à identifier la répartition des différents groupes a été réalisé chez les porcs et les veaux de boucherie pour la troisième année consécutive, et chez les volailles pour la deuxième fois. 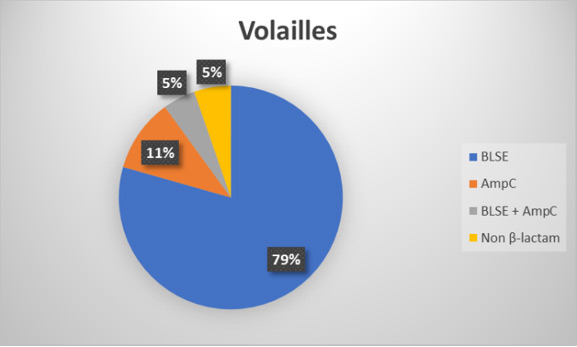 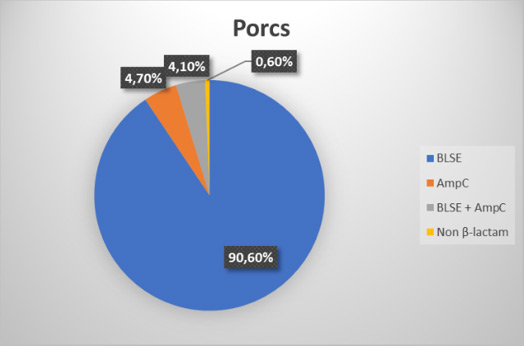 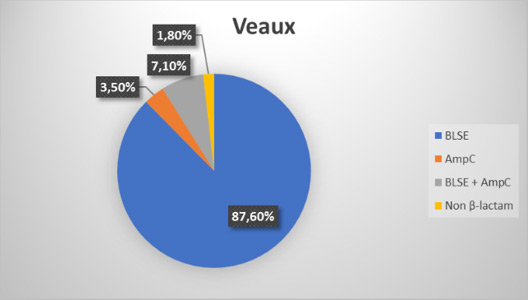 En 2017, le phénotype producteur de carbapénèmase a été observé chez les volailles, à chaque fois en combinaison avec soit des ESBL, soit des AmpC ou avec les deux phénotypes. Cela ne peut cependant pas être confirmé au moyen de tests génétiques. Chez les porcs, de légers changements ont à nouveau été observés : en termes de pourcentage, le type AmpC, en combinaison avec les ESBL, était plus présent qu'en 2016 (0,6%). Chez les veaux de boucherie, on a également constaté un léger changement par rapport à 2016, au profit du type mixte ESBL/AmpC (2,9%) par rapport au type AmpC (7,5%). Entre 2011 et 2015, des analyses quantitatives (dénombrements) ont été réalisées sur des échantillons de viandes de volailles (carcasses et viandes découpées avec peau) relatives aux E. coli productrices de ESBL. Depuis 2016, on est passé à une technique de détection. En 2017, 472 échantillons ont été analysés. La présence de ESBL a été détectée dans 75,4% des échantillons. Tout comme en 2016, la résistance la plus fréquente concerne le céfotaxime, l'ampicilline, la ceftazidime et le sulfaméthoxazole. Dans le cadre du monitoring harmonisé au niveau de l'UE, 299 échantillons de viande porcine et 300 échantillons de viande bovine ont été analysés quant à la présence d'E. coli producteurs de ESBL. Respectivement 4,3% (14% en 2016) et 5,3% (6,3% en 2016) de ces échantillons se sont révélés positifs. Pour la viande bovine, on constate une résistance très élevée aux bêta-lactames et à la ciprofloxacine. Tout comme en 2016, la résistance la plus fréquente dans la viande de porcs concerne l'ampicilline, le céfotaxime et la ceftazidime. Dans le cadre du programme de contrôle de l'AFSCA, 303 échantillons de lait de vaches cru ont été analysés du point de vue de la présence de ESBL. Parmi ces échantillons, 20,79% étaient positifs. 191 échantillons de poissons issus de l'aquaculture et de crustacés ont été analysés du point de vue de la présence de ESBL. Parmi eux, 1,05% était positif (2,5% en 2016). |
|